뇌성마비 아동의 대동작 기능에 대한 가정중심치료 효과: 체계적 고찰
© 2022 by the Korean Physical Therapy Science
Abstract
Although children with cerebral palsy (CP) are able to walk independently, gait imbalance occurs due to abnormal muscle tone, musculoskeletal deformity, loss of balance, and selective motor control impairment. Gait restriction in the community and school is a major problem of rehabilitation in CP. Home-based therapy (HBT) provides a variety of interventions in which the therapist and the parent work together to resolve the activities and problems caused by the child's body structure. Therefore, we investigate the effectiveness of home-centered therapy on gross motor function in CP and try to present the possibility of clinical application.
A Systematic Review
Research papers were published from Jan, 2012 to Jan, 2022 and were searched using Medline and PubMed. The search terms are ‘family-centered’ OR ‘home-based’ AND ‘cerebral palsy’. A total of nine papers were analyzed in this study. The paper presented the quality level based on Physiotherapy Evidence Database (PEDro) scores to assess the quality of randomized clinical trials studies.
The results showed that HBT for strengthening exercise in lower extremity has a positive effect on the isokinetic torque and gross motor function. home-based treadmill therapy in CP is effective to perform at least 12 sessions of treadmill HBP in which the therapist determines the treadmill speed every week and the child's own gait pattern is modified.
These results suggest that it will be important data for founding evidence on the effectiveness of home-centered therapy on gross motor function in children with cerebral palsy to advance clinical protocols.
Keywords:
cerebral palsy, gait, home infusion therapyⅠ. 서 론
뇌성마비는 발달 중인 태아 또는 유아의 뇌의 비진행성 손상으로 자세 및 운동 발달에 영구적인 장애를 초래하는 질환이다(Rosenbaum 등, 2007). 출생 1000명당 2~3명의 유병률과 세계적으로 연간 254,000명의 신생아가 발생하는 질환이다(Oskoui 등, 2013). 뇌성마비 아동의 50~80%는 독립 보행이 가능하지만 비정상적인 근 긴장도, 근골격 기형, 균형감각 저하 및 선택적 운동 조절 손상으로 인해 보행 중 발의 족저 굴곡, 유각기 중 발 떨어짐, 다리 길이 불일치 및 근육 구축으로 인한 관절 움직임 제한으로 보행 불균형이 발생한다(Armand 등, 2016).
지역사회와 학교에서 뇌성마비 아동의 보행 제한은 재활의 주요 문제로(Palisano 등, 2008; Davids 등, 2019), 대동작 기능 분류 시스템(Gross Motor Function Classification System; GMFCS) I-II의 뇌성마비 아동은 보행의 잠재력은 높지만 비효율적인 보행을 하며(Kamp 등, 2014; Kim, 2021), 전반적 신체활동 감소와 비활동으로 인해 장기적으로 심폐 합병증, 골밀도 감소, 비만의 증상이 동반 된다(Wilmshurst 등, 1996; Ryan 등, 2014). 따라서 뇌성마비 아동의 보행 등 대동작 기능 향상 및 유지를 위해 다양한 치료법이 시행되어야 한다(Tsorlakis 등, 2004; Chun 등, 2020). 그러나 뇌성마비 아동의 치료는 뇌성마비 아동과 가족의 일상생활 편의로 인해 매주 또는 격월로 병원 또는 센터 기반 치료를 받는 경우가 많다(Bailes 등, 2008). 기존 치료의 경우 한 달에 여러 가지의 치료를 동시에 진행하는데, 이는 뇌성마비 아동의 걸음걸이를 짧게 하고, 보행 속도를 느리게 한다(Bell 등, 2002). 따라서 주기적 치료를 받지 않는 뇌성마비 아동의 보행 향상을 위해 효율적인 가정중심치료가 필요하다(Kimoto 등, 2019).
가정중심치료는 치료사와 부모가 협력하여 아동의 신체 구조로 인한 활동 및 문제점을 해결하기 위해 다양한 중재를 제공한다. 치료사는 객관적 평가를 통해 아동을 진단, 평가하며 의사와 부모에게 아동의 정보를 제공하고, 재활 목표를 달성할 수 있는 개별 프로그램을 설계한다(Novak 등, 2007). 따라서 가정중심치료는 부모의 핸들링과 돌봄을 넘어(Hinojosa, 1990), 부모들이 아동의 재활 치료에 적극적으로 참여하고, 재활 목표 획득을 위해 일상생활에서 활동이나 과제를 지속적으로 제공해야 한다(Parette와 Hourcade, 1985). 가정중심치료는 아동과 부모가 가정환경에서 정기적으로 꾸준히 연습하여 재활 목표에 도달할 수 있는 가능성을 최대로 높여주고, 치료에 대한 접근성이 높은 방법으로(Chen 등, 2016), 부모가 제공하는 가정중심치료는 가족 구성원들이 재활에 직접 참여한다(Novak과 Berry, 2014). 뇌성마비 아동의 대동작 기능 향상과 관련된 가정중심치료는 하지 근력 강화 운동과(Liao 등, 2007; Katz-Leurer 등, 2009) 보행 훈련이 있다(Mattern-Baxter 등, 2013) . 근력 강화 운동은 뇌성마비 아동의 하지 근력을 경직 증가 없이 향상 시키지만(Eek 등, 2008; Morton 등, 2005), 뇌성마비 아동에서 대동작 기능에 미치는 긍정적 효과에 대한 결과는 일관되지 않았다(Chen 등, 2012). 몇몇 연구에서는 근력 강화 운동이 대동작 기능이나 보행에 긍정적인 영향을 미친다고 하였으나(Eek 등, 2008; Morton 등, 2005), 반면 일부 연구에서 뇌성마비 아동의 하지 근력 강화 운동은 대동작 기능의 보행에서 긍정적 효과가 없다고 하였다(Fowler 등, 2010; Scholtes 등, 2012). Liao 등(2007)은 뇌성마비 아동의 하지 근력 강화를 위해 납 조끼로 무게를 가중시켜 앉았다 일어서기 운동을 하였을 때 대조군보다 하지 근력이 유의하게 증가하였고, Katz-Leurer 등(2009)에서도 뇌성마비 아동에게 앉았다 일어서기, 앞으로 걷기 또는 옆으로 걷기 하지 근력 강화 운동은 대조군보다 유의한 근력 향상이 있었지만, 보행 향상의 긍정적 효과는 미비했다. 부적절한 운동 조절은 근력 강화 운동의 대동작 기능 향상을 제한할 수 있으며(Verschuren 등, 2011), 효과적인 가정중심치료 프로그램을 개발을 위해 하지 근력 강화 운동뿐만 아니라 과제 중심 접근이 중요하다(Faigenbaum 등, 2009).
걷기는 연속적이고 교대적인 움직임으로 한 쪽 하지는 앞으로 나아가고 반대쪽 하지는 지지한다(Kimoto 등, 2019). 트레드밀 보행은 과제 중심 접근 방법으로 산만한 아동의 구조화된 보행 연습을 제공하는 최적의 도구이며(Kleim과 Jones, 2008), 15년 동안 소아 물리치료에서 뇌성마비 아동의 대동작 기능 향상을 위해 사용했다(Mattern-Baxter 등, 2009). 4주 동안 일주일에 3번 트레드밀 보행 훈련을 한 2세에서 4세 뇌성마비 아동은 대동작 기능 평가(Gross Motor Function Measure-66; GMFM-66) D와 E에서 유의한 향상이 있으며, Pediatric Assessment of Disability Inventory (PEDI)의 이동성 하위 척도, 보행 속도 및 보행 거리에서 사후 1개월 동안 운동 기능을 유지하거나 향상되었다(Mattern-Baxter 등, 2009). 반면 GMFCS III-IV인 5세에서 14세 뇌성마비 아동의 6주간의 임상 대조 연구(Dodd와 Foley, 2007)에서 실험군은 대조군과 비교하여 통계적으로 유의한 보행 개선이 나타나지 않았으며, Begnoche와 Pitetti(2007)에서도 2~9세 어린이 5명을 대상으로 4주간 트레드밀 보행 운동을 시행한 후 유사한 결과가 나타났다. 이렇듯 뇌성마비 아동의 트레드밀 보행이 대동작 기능에 미치는 긍정적 효과에 대한 결과는 일관되지 않았다.
뇌성마비 아동의 대동작 기능에 대한 가정중심치료 효과는 다방면으로 고려해야 한다. 먼저 다양한 가정중심치료가 뇌성마비 아동의 하지 근력 및 대동작 기능에 미치는 영향에 대한 논의가 필요하다. 또한 가정중심치료의 빈도수와 강도에 대한 효과, 물리치료사 교육에 따른 가정중심치료의 개입 정도가 뇌성마비 아동의 대동작 운동기능에 미치는 영향에 대한 분석이 필요하다. 따라서 본 연구에서는 뇌성마비 아동의 가정중심치료의 중재 방법과 대동작 기능에 미치는 효과를 조사하고 가정중심치료의 가이드라인을 제시하고자 한다.
Ⅱ. 연구방법
1. 검색 방법 및 분석
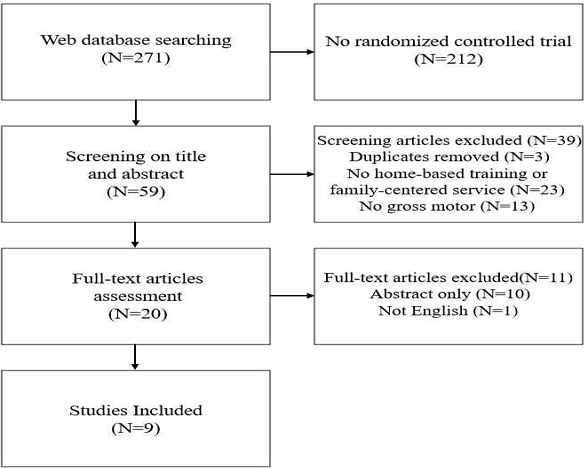
본 연구는 가정중심프로그램이 뇌성마비 아동의 대동작 기능에 미치는 영향을 검토하기 위하여 웹 데이터 베이스를 기반으로 2012년 01월부터 2022년 01월까지 최근 10년 의학회지에 게재된 논문을 MEDLINE과 PubMed를 이용하여 검색하였다. 사용한 검색 용어는 ‘family-centered’ OR ‘home-based’ AND ‘cerebral palsy’로 검색하였다. 선정기준은 2012년 01월부터 2022년 01월까지 진행된 영어 논문으로 뇌성마비 아동의 가정 중심 치료 혹은 가족 중심 서비스가 대동작 기능에 미치는 영향으로 두 집단 임상 실험 설계를 포함하였다. 제외기준은 포스터 연구, 개별 실험 연구, 사례연구, 학위논문 및 고찰논문은 제외하였다. 검색 용어를 사용하여 총 271개의 논문 중 두 집단 임상 실험 설계가 아닌 212개 논문을 제외하고, 59개 논문을 대상으로 스크리닝 검사를 하였다. 초록을 검토하여 중복된 논문을 배제하고 가정 중심 치료 혹은 가족 중심 서비스가 아닌 경우, 대동작 기능을 평가한 연구가 아닌 경우를 제외한 20개 논문의 원문을 확인하였다. 저자는 원본을 찾기 위해 Sci-Hub, Google 검색엔진과 PubMed를 사용하여 논문 원본을 찾았다. 20개의 논문 중 원본이 있고 영어로 작성된 논문만 선정하였다. 물리치료를 졸업한 대학원생(석사 졸업생) 1명이 제외기준 및 선정기준을 바탕으로 web database에서 검색하여 분석대상 논문의 정확성을 확인하였다. 독립적으로 대학원생과 저자의 검색 결과를 비교 분석하여 상이한 경우 논문의 제외기준 및 선정기준을 바탕으로 최종 분석대상 논문 9개를 선정하였다(그림 1).
2. 질적 평가
Arbesman 등(2008)에 제시된 근거를 기반으로 최종 분석대상 논문의 질적 수준을 평가하였고, Physiotherapy Evidence Database (PEDro) 점수도 함께 제시하였다(Bhogal 등, 2005). PEDro 점수는 10등급으로 연구의 질을 평가하며, 각 문항에서 예 또는 아니오로 1점씩 배점하여 평가한다. PEDro의 총점에 의해 연구의 질적 수준을 분류하며, ‘나쁨’은 총점 0~3점, ‘보통’은 4~5점, ‘좋음’은 6~8점, ‘아주 좋음’은 9~10점이다(Moseley 등, 2002). 질적 평가는 체계적 고찰에 대한 연구 경험이 있는 14년 이상 물리치료사가 독립적으로 논문 검색과 함께 PEDro 분석을 하였다. 질적 평가 결과 차이가 발생하였을 경우 저자와 의논하여 최종 질적 수준을 결정하였다.
분석 논문의 질적 수준은 Ⅰ단계에 해당하는 논문 9개(77.8%), Ⅱ단계 2개(22.2%)이다<표 2>. 또한 PEDro 점수는 8점이 4개(44.5%), 7점이 3개(33.3%), 6점이 1개(11.1%), 5점이 1개(11.1)를 차지하였으며 평균 7.11점으로 나타났다<표 1>.
Ⅲ. 연구결과
1. 가정중심치료에 따른 대상자, 중재 방법 및 측정 도구
대상자, 중재 방법과 측정 도구에 대해 9개 논문을 분석한 결과 대상자는 뇌성마비 4편(44.45%), 경직성 뇌성마비 2편(22.22%), 경직성 양하지 뇌성마비 3편(33.33%)이며, 뇌성마비 대상자 중 대동작 기능 분류 시스템(Gross Motor Function Classification System; GMFCS) I-II는 7편(77.78%)이고, GMFCSⅠ-Ⅲ은 2편(22.22%)이다. 과반수 이상의 논문에서 GMFCS I-II로 대상자 스스로 제한 없이 걷거나, 제한적으로 걷는 뇌성마비를 대상으로 하였다. 대상자 연령은 9-36개월 뇌성마비 영아 2편(22.22%), 4~19세 뇌성마비 7편(77.78%)으로 다양하였다.
중재 방법은 가정중심치료로 트레드밀 걷기를 포함한 보행훈련 3편(33.33%), 앉았다 일어나기가 포함된 하지근력 강화 운동 4편(44.45%), Nintendo Wii Fit 1편(11.11%), 스트레칭이 가능한 휴대용 재활 로봇 1편(11.11%)이다. 이 중 가정중심치료와 실험실중심치료 비교는 1편(11.11%), 가정중심치료와 대조군(물리치료) 비교 3편(33.33%), 가정중심치료에 치료사 교육이 3편(33.33%), 가정중심치료에서 강도나 빈도수의 차이 비교 2편(22.23%)이다. 중재 기간은 3차원 보행 분석보고서가 제공된 가족중심 치료의 경우 52주(11.11%) 1편이며, 가정중심 치료의 경우 6주 4편(44.45%), 8주 2편(22.22%), 12주 2편(22.22%)으로 중재가 진행되었다. 대부분 가정중심치료의 경우 6주에서 12주 사이에 중재 기간이 설정되었다. 또한 후속 검사는 6편으로 기간은 4주에서 16주까지 시행하였다. 측정도구에서 대동작 기능 평가(Gross Motor Function Measure-66; GMFM-66)는 5편 사용되었으며, 보행훈련의 경우 Peabody Developmental Motor Scales-2 (PDMS-2)가 2편, 10m 보행이 2편, Pediatric Evaluation of Disability Index Mobility Scale (PEDI)가 3편, Functional Mobility Scale (FMS)가 2편 사용되었으며, 1분 보행, 1-repetition maximum sit to stand (1-RM STS)의 평가도구가 사용되었다. Nintendo Wii Fit 가정중심 치료는 Timed Up and Go test (TUG), Bruininks-Oseretsky Test of motor proficiency-2nd Edition (BOT2), Goal Attainment Scale (GAS), Strengths and Difficulties Questionnaire (SDQ)가 사용되었고, 하지 근력 강화 또는 발목 스트레칭 가정중심치료는 하지 근력이 3편, TUG 2편, 보행 속도, 보폭, 분속수, 6분 보행 검사, Maximum Step Length (MSL), Gait Profile Score (GPS), 1-RM STS, Muscle Power Sprint Test (MPST), Timed Stairs Test (TST), Pediatric Balance Scale (PBS), International Classification of Functioning (ICF), Activity Scale for Kids Performance (ASKP), Pediatric Outcome Data Collection Instrument (PODCI), Bruininks–Oseretsky Test of Motor Proficiency (BOTMP), Selective Motor Control Assessment of the Lower Extremity (SCAL), Modified Ashworth Scale (MAS)가 사용되었다. 3차원 보행 분석보고서가 제공된 가족중심 치료의 경우 Measure of Processes of Care-20 (MPOC-20)와 Body Mass Index Standard Deviation Score (BMI SDS)를 평가하였다<표 3>.
2. 뇌성마비 아동의 가정중심치료에 따른 효과
첫째, 가정중심치료가 실험실중심치료와 비교하였을 때, 뇌성마비 아동의 하지 관절가동범위, 근력, 균형 및 보행에 미치는 영향에 대한 비교이다. 가정중심치료와 실험실중심치료 모두 휴대용 재활로봇을 사용하여 발목의 수동 스트레칭과 능동적 움직임 훈련 시 배측굴곡근의 관절가동범위, 근력, 균형 및 보행이 유의하게 향상되었으며, 두 그룹의 차이는 없었다. 이는 기존 실험실중심치료처럼 가정중심치료에서 동일한 관절가동범위 재활기기를 사용하였을 경우 가정중심치료도 실험실중심치료와 비슷한 치료 효과가 나타난다는 것을 시사한다.
둘째, 뇌성마비 아동에서 가정중심치료가 하지 근력 및 대동작 기능에 미치는 영향이다. 가상현실 사이클링이 포함된 가정중심치료는 대조군보다 60˚/s 및 120˚/s 각속도에서 무릎 폄근 및 굴곡근 등속성 토크의 유의한 차이가 있었다. 또한 패턴화된 감각 증진 음악을 적용한 앉았다 일어나기 가정중심치료는 앉았다 일어나기 가정중심치료보다 사후와 6주, 12주 추후 검사에서 GMFM에서 유의한 차이가 있었으며, 3차원 보행 분석보고서가 제공된 가족중심치료의 경우 실험군은 대조군보다 사후에 GMFM에서 유의하게 향상되었다. 이는 뇌성마비 아동에서 가정중심치료는 훈련의 종류에 따라 등속성 토크 및 GMFM에 효과적으로 나타났다.
셋째, 가정중심치료에서 물리치료사 교육이 대동작 기능에 미치는 영향이다. 물리치료사의 교육은 가정중심치료의 종류에 따라 효과의 차이를 보였다. Nintendo Wii Fit 가정중심치료는 물리치료사가 2주에 한 번씩 전화로 규정 프로그램 활용을 확인하고 추가로 운동 확장과 게임 확장하였으나, 실험군과 대조군의 GMFM, TUG, BOT2, GAS, SDQ에서 유의한 차이가 없었다. 한발 훈련과 앉았다 일어나기의 부하 훈련에서 가정중심치료의 치료사는 격주로 한발 훈련의 길이 교정, 1회 앉았다 일어나기 부하 등을 측정하여 훈련 강도를 조절하였으며, 실험군은 대조군보다 최대보폭 길이와 보폭에서 유의한 차이가 있었다. 가정중심치료에서 치료사 교육의 효과가 가장 좋았던 연구는 이동식 트레드밀을 이용한 빠르게 걷기에서 매주 치료사에 의해 속도를 결정하고, 스스로 걸음 패턴을 수정한 결과 실험군은 사후, 1개월 추적 검사에서 대조군보다 PDMS-2와 PEDI에서 유의한 차이가 있었다. 이는 뇌성마비 아동의 가정중심치료에서 치료사의 교육은 매주 적용되는 것이 효과적이며, 트레드밀 등 보행훈련 시 보행 증진향상과 같은 수정이 필요할 것으로 사료 된다.
마지막으로 뇌성마비 아동의 가정중심치료에서 빈도수 및 강도가 대동작 기능에 미치는 영향이다. 트레드밀을 이용한 가정중심치료에서 치료 빈도수에 따른 효과를 비교한 결과 실험군과 대조군 모두 사후 보행 및 운동능력에 유의한 향상이 있었지만, 그룹 간 유의한 차이는 없었다. 또한 뇌성마비 아동의 가정중심치료에서 점진적 저항훈련군과 고강도 회로 훈련군을 비교한 결과 고강도 회로 훈련군은 점진적 저항 훈련군보다 무릎 굽힘근과 발바닥 굽힘 근력, MPST는 유의한 차이가 있었으며, 점진적 저항 훈련군은 고강도 회로 훈련군 보다 TST, TUG와 같이 보행, 계단오르기 등의 하지 기능에서 유의한 향상이 있었다. 이는 뇌성마비 아동의 트레드밀을 이용한 가정중심치료는 저빈도(12회기)만으로도 고빈도(30회기)의 효과성이 나타날 수 있으며, 하지 근력 강화를 위해서는 고강도 회로 훈련이 적합하며, 점진적 저항 훈련은 하지 기능을 향상에 더 효율적인 것으로 사료된다<표 3>.
Ⅳ. 고 찰
본 연구는 뇌성마비 아동의 대동작 기능에 대한 가정중심치료 효과를 알아보기 위해 2012년 01월부터 2022년 01까지 웹 데이터 베이스의 자료를 바탕으로 제외기준 및 선정기준에 부합하는 총 9개의 논문으로 체계적 고찰을 하였다.
먼저, 가정중심치료와 실험실중심치료는 휴대용 재활로봇을 사용하여 발목의 수동 스트레칭과 능동적 움직임 훈련 시 배측굴곡근의 관절가동범위, 근력, 균형 및 보행이 두 그룹 모두 유의하게 향상되었고, 하지의 선택적 운동제어 평가(selective motor control assessment of the lower extremity)도 가정중심치료와 실험실중심치료 모두 운동 조절이 추적평가에서 잘 유지되었으나(Chen 등, 2016) 그룹 간 유의한 차이는 없었다. 이는 뇌성마비 아동의 가정중심 로봇 치료가 실험실 환경과 동일한 프로토콜과 유사한 결과가 달성했음을 시사하며, 가정중심치료는 뇌성마비 아동의 기존 재활을 보완할 수 있을 것이다(Chen 등, 2016). McBurney 등(2003)에서 부모가 함께 집에서 지도하는 가정중심 근력 운동은 뇌성마비 아동의 신체 및 심리에 긍정적 효과가 있다고 하였으며, 휴대용 재활 로봇을 활용한 가정중심치료는 실험실 혹은 치료실과 달리 집에서 통합적 치료를 시행하여 환자 스스로 가장 편리한 방식으로 수행할 수 있다. 이는 치료사가 제한된 시간 동안 기존 재활 과제를 반복적으로 수행하는 것 대신에 뇌성마비 아동의 새로운 재활 기술을 습득할 수 있도록 집중할 수 있다(McBurney 등, 2003). 또한 가정중심치료는 뇌성마비 아동과 부모가 적절한 강도로 치료를 시행하며, 부모는 뇌성마비 아동의 치료 및 보살핌의 주요 역할을 맡는다.(Sharan 등, 2012). 이는 가정중심치료에서 동일한 로봇 재활 기기를 사용하였을 경우 실험실중심치료를 가정중심치료로 대체할 수 있음을 의미한다.
둘째, 뇌성마비 아동의 하지 근력 강화 가정중심치료의 효과로 가상현실 사이클링 가정중심치료는 대조군보다 60˚/s 및 120˚/s 각속도에서 무릎 폄근 및 굴곡근 등속성 토크의 유의한 차이가 있다(Chen 등, 2012). 가상현실 사이클링 가정중심치료는 가상현실 기반, 반복적 움직임에 의한 하지의 점진적 저항 운동 효과와 운동제어가 가능하다(Chen 등, 2012). 가상현실 사이클링은 무릎 굽힘 근력을 19~41% 향상에 효과적인 운동이며, 마비된 근육의 사용을 증가시켜 하지 근력을 향상시킨다(Lauer 등, 2008). 가상현실은 뇌성마비 아동의 가소성, 운동 능력 향상, 시각 및 지각 기술 향상, 사회적 참여 증가의 이점이 있으며(Snider 등, 2010), 가상 현실 환경은 창의성을 허용하고 작업 지속성, 즐거움을 만든다(Reid, 2004). 이런 가상 현실을 활용한 가상현실 사이클링 가정중심치료는 가정 중심 프로그램, 반복 연습, 점진적 저항 훈련의 장점을 활용하여 하지 근육의 등속성 토크에 긍정적 영향이 나타났다(Fowler 등, 2010).
또한 패턴화된 감각 증진 음악을 적용한 앉았다 일어나기 가정중심치료는 앉았다 일어나기 가정중심치료보다 사후와 6주, 12주 추후 검사에서 대동작 기능 평가(Gross Motor Function Measure; GMFM)에서 유의한 차이가 있었다(Wang 등, 2013). 뇌성마비 아동의 의자에서 일어서기, 쪼그리고 앉아서 바닥에서 물건 꺼내기, 계단 오르기 등의 일상 활동은 하지 근력, 균형 및 운동 조절이 동반되는 운동이다(Wang 등, 2013). 의자에서 앉았다 일어나기 운동은 하지 근력, 넓은 지지면에서 좁은 지지면으로 이동하는 동적 균형 능력, 수평에서 수직으로 조절하는 운동 제어 능력을 요구하는 움직임이다(Etnyre와 Thomas, 2007). 경직성 뇌성마비 아동은 정상 발달 아동보다 느린 속도로 앉았다 일어서고 굽힘 장력을 수직 운동량으로 변환하는데 어려움이 있으나(Park 등, 2003), 반복적 하중을 받는 앉았다 일어나기 운동은 경직성 양하지마비 아동의 운동 시간을 단축하고 하지 폄근의 힘을 증가시킨다(Peng 등, 2011). 또한 패턴화된 감각 증진 음악을 적용한 앉았다 일어나기는 경직성 뇌성마비 아동의 앉았다 일어나기 활동을 더 빠르게 촉진하도록 질량 중심 궤적의 부드러움을 개선하여, GMFM 점수의 향상을 가져왔다(Wang 등, 2013). 이는 뇌성마비 아동에서 가상현실 사이클링 가정중심치료는 하지의 등속성 토크를 향상시키고, 앉았다 일어나기 가정중심치료는 GMFM 향상에 효율적임을 의미한다.
마지막으로, 뇌성마비 아동의 가정중심치료 보행 훈련의 효과로 트레드밀 걷기 가정중심치료는 사후, 1개월 추적검사에서 실험군이 대조군보다 Peabody Developmental Motor Scales-2 (PDMS-2)와 Pediatric Evaluation of Disability Inventory (PEDI)에서 유의하게 향상되었다(Mattern-Baxter 등, 2013). 트레드밀 가정중심치료는 부모에 의해 가정에서 수행되며 대동작 기능 분류 시스템(Gross Motor Function Classification System; GMFCS) I-II를 가진 3세 미만의 뇌성마비 아동의 보행 기능 향상에 긍정적 효과가 있다(Mattern-Baxter 등, 2013). 또한, 트레드밀 걷기 가정중심치료의 경우 보고된 부작용 없이 일주일에 최대 12번의 트레드밀 걷기 세션을 완료하는 집중 프로그램으로 뇌성마비 아동의 부모들은 가정중심치료의 높은 순응도를 보였고 가정에서 트레드밀을 사용하는 접근성과 편리함을 좋아했다(Mattern-Baxter 등, 2013). 가정중심치료에서 물리치료사 교육은 매주 치료사에 의해 트레드밀 속도를 결정하고(Mattern-Baxter 등, 2013), 스스로 걸음 패턴을 수정한 가정중심치료가 효과적이며(Mattern-Baxter 등, 2013), 트레드밀을 이용한 가정중심치료에서 치료 빈도수에 따른 효과를 비교한 결과 트레드밀을 이용한 가정중심치료는 저빈도만으로도 고빈도의 효과성이 나타날 수 있다(Mattern-Baxter 등, 2020). 이는 뇌성마비 아동의 트레드밀 가정중심치료의 대동작 기능 향상을 위해서는 매주 치료사에 의한 트레드밀 속도 결정과 아동 스스로 걸음걸이 패턴을 수정한 가정중심 트레드밀 치료를 최소 12회기 이상 시행하는 것이 효과적임을 의미한다. 따라서 본 연구에서는 뇌성마비 아동의 대동작 기능에 대한 가정중심치료에 대한 임상적 적용의 근거를 통해 재활 프로토콜로 마련함에 의의가 있다.
본 연구의 제한점으로 가족중심치료 논문이 한 편만 포함되어 체계적 고찰이 어려웠으며, 분석 논문을 영어 논문으로 제한하여 뇌성마비 아동의 대동작 기능에 대한 가정중심치료에 대한 국내 효과를 파악하기 어려웠다. 또한 최종 선정된 논문의 수가 적어 대동작 기능에 대한 뇌성마비 아동의 가정중심치료 프로토콜을 제시하기에는 한계가 있다. 앞으로의 연구에서는 국내·외 뇌성마비 아동의 대동작 기능에 대한 가정중심치료 프로토콜과 관련된 연구가 필요할 것이다.
Ⅴ. 결 론
본 연구는 뇌성마비 아동의 대동작 기능에 대한 가정중심치료 효과에 관한 연구를 고찰하여, 뇌성마비 아동의 가정중심치료 중재 시 프로토콜을 제시하고자 한다. 문헌의 선정기준 및 제외기준에 부합된 논문은 총 9개이며, 연구 결과는 다음과 같다.
첫째, 가정중심치료와 실험실중심치료는 휴대용 재활로봇을 사용하여 발목의 수동 스트레칭과 능동적 움직임 훈련 시 배측굴곡근의 관절가동범위, 근력, 균형 및 보행이 두 그룹 모두 유의한 향상이 있었으며, 그룹 간 차이는 없었다. 이는 가정중심치료에서 동일한 로봇 재활 기기를 사용하였을 경우 실험실중심치료를 가정중심치료로 대체할 수 있음을 의미하며, 가정중심치료는 뇌성마비 아동의 대동작 기능 향상에 긍정적 효과가 있다.
둘째, 뇌성마비 아동의 하지 근력 강화 가정중심치료의 효과로 가상현실 사이클링 가정중심치료는 대조군보다 60˚/s 및 120˚/s 각속도에서 무릎 폄근 및 굴곡근 등속성 토크의 유의한 차이가 있다. 또한 패턴화된 감각 증진 음악을 적용한 앉았다 일어나기 가정중심치료는 대조군보다 사후와 6주, 12주 추후 검사에서 대동작 기능 평가(Gross Motor Function Measure; GMFM)에서 유의한 차이가 있었다. 가상현실 사이클링 가정중심치료는 가정중심 프로그램, 반복 연습, 점진적 저항 훈련의 장점을 활용하여 하지 근육의 등속성 토크에 긍정적 효과가 있으며, 하지 근력 강화를 위한 앉았다 일어나기 가정중심치료는 GMFM 향상에 긍정적 효과가 있다.
셋째, 뇌성마비 아동의 가정중심치료 보행 훈련의 효과로 트레드밀 걷기 가정중심치료는 사후, 1개월 추적검사에서 실험군이 대조군보다 Peabody Developmental Motor Scales-2 (PDMS-2)와 Pediatric Evaluation of Disability Inventory (PEDI)에서 유의하게 향상되었다. 뇌성마비 아동의 트레드밀 가정중심치료의 대동작 기능 향상을 위한 프로토콜은 매주 치료사에 의한 트레드밀 속도 결정과 아동 스스로 걸음걸이 패턴을 수정한 트레드밀 가정중심치료를 최소 12회기 이상 시행하는 것이 효과적이다. 본 연구에서는 임상가들에게 뇌성마비 아동의 대동작 기능에 대한 가정중심치료 프로토콜을 구축과 재활에서 임상적 적용의 근거를 마련할 수 있을 것이다.
References
- Arbesman M, Scheer J, Lieberman D. Using AOTA's critically appraised topic (CAT) and critically appraised paper (CAP) series to link evidence to practice. OT practice 2008;13(12):18-22.
-
Armand S, Decoulon G, Bonnefoy-Mazure A. Gait analysis in children with cerebral palsy. EFORT Open Rev. 2016;1(12):448–60.
[https://doi.org/10.1302/2058-5241.1.000052]

-
Bailes AF, Reder R, Burch C. Development of guidelines for determining frequency of therapy services in a pediatric medical setting. Pediatr Phys Ther. 2008;20(2):194–8.
[https://doi.org/10.1097/PEP.0b013e3181728a7b]

-
Begnoche D, Pitetti K. Effects of traditional treatment and partial body weight treadmill training on the motor skills of children with spastic cerebral palsy: a pilot study. Pediatr Phys Ther. 2007;19(1):11-9.
[https://doi.org/10.1097/01.pep.0000250023.06672.b6]

- Bell KJ, Ounpuu S, DeLuca PA, et al. Natural pro- gression of gait in children with cerebral palsy. J Pediatr Orthop. 2002;22(5):677–82.
-
Bhogal SK, Teasell RW, Foley NC, et al. The PEDro scale provides a more comprehensive measure of methodological quality than the Jadad scale in stroke rehabilitation literature. J Clin Epidemiol. 2005;58(7):668-73.
[https://doi.org/10.1016/j.jclinepi.2005.01.002]

-
Chen CL, Hong WH, Cheng HK, et al. Muscle strength enhancement following home-based virtual cycling training in ambulatory children with cerebral palsy. Res Dev Disabil. 2012;33(4):1087-94.
[https://doi.org/10.1016/j.ridd.2012.01.017]

-
Chen K, Wu YN, Ren Y, et al. Home-based versus laboratory-based robotic ankle training for children with cerebral palsy: A pilot randomized comparative trial. Arch Phys Med Rehabil. 2016;97(8):1237-43.
[https://doi.org/10.1016/j.apmr.2016.01.029]

-
Chun H, Jeong YA, Lee B. The effect of action observation training on brain activity in children with cerebral palsy. J of Kor Phys Ther Sci. 2020;27(1):18-25.
[https://doi.org/10.26862/jkpts.2020.06.27.1.18]

-
Davids JR, Cung NQ, Chen S, et al. Control of walking speed in children with cerebral palsy. J Pediatr Orthop. 2019;39(8):429-35.
[https://doi.org/10.1097/BPO.0000000000000978]

-
Dodd KJ, Foley S. Partial body-weight-supported treadmill training can improve walking in children with cerebral palsy: a clinical controlled trial. Dev Med Child Neurol. 2007;49(2):101-5.
[https://doi.org/10.1111/j.1469-8749.2007.00101.x]

-
Eek M.N, Tranberg R, Zugner R, et al. Muscle strength training to improve gait function in children with cerebral palsy. Dev Med Child Neurol. 2008;50(10):759–64.
[https://doi.org/10.1111/j.1469-8749.2008.03045.x]

-
Etnyre B, Thomas DQ. Event standardization of sit-to-stand movements. Phys Ther. 2007;87(12):1651-66.
[https://doi.org/10.2522/ptj.20060378]

-
Faigenbaum AD, Kraemer WJ, Blimkie CJ, et al. Youth resistance training: updated position statement paper from the national strength and conditioning association. J Strength Cond Res. 2009;23(5):S60–S79.
[https://doi.org/10.1519/JSC.0b013e31819df407]

-
Farr WJ, Green D, Bremner S, et al. Feasibility of a randomised controlled trial to evaluate home-based virtual reality therapy in children with cerebral palsy. Disabil Rehabil. 2021;43(1):85-97.
[https://doi.org/10.1080/09638288.2019.1618400]

-
Fowler EG, Knutson LM, Demuth SK, et al. Pediatric endurance and limb strengthening (PEDALS) for children with cerebral palsy using stationary cycling: A randomized controlled trial. Phys Ther. 2010;90(3):367–81.
[https://doi.org/10.2522/ptj.20080364]

-
Hinojosa J, Anderson J. How Mothers of Preschool Children with Cerebral Palsy Perceive Occupational and Physical Therapists and Their Influence on Family Life. Occup Ther J Res. 1990;10(3):144-62.
[https://doi.org/10.1177/153944929001000302]

-
Kamp FA, Lennon N, Holmes L, et al. Energy cost of walking in children with spastic cerebral palsy: relationship with age, body composition and mobility capacity. Gait & posture. 2014;40(1):209-14.
[https://doi.org/10.1016/j.gaitpost.2014.03.187]

-
Katz-Leurer M, Rotem H, Keren O, et al. The effects of a ‘home-based’ task-oriented exercise programme on motor and balance performance in children with spastic cerebral palsy and severe traumatic brain injury. Clin Rehabil. 2009;23(8):714–24.
[https://doi.org/10.1177/0269215509335293]

-
Kim JH. The effect of motor learning in children with cerebral palsy: A systemic review. J of Kor Phys Ther Sci. 2021;28(1):33-45.
[https://doi.org/10.26862/jkpts.2021.06.28.1.33]

-
Kimoto M, Yonetsu R, Okada K, et al. Effect of home-based training focused on increasing maximum step length in walking function of children with cerebral palsy. Phys Ther Rev. 2019.;24(6):358-65.
[https://doi.org/10.1080/10833196.2019.1664083]

-
Kleim JA, Jones TA. Principles of experience-dependent neural plasticity: implications for rehabilitation after brain damage. J Speech Lang Jear Res. 2008;51(1):S225-239.
[https://doi.org/10.1044/1092-4388(2008/018)]

-
Lauer RT, Johnston TE, Smith BT, et al. Lower extremity muscle activity during cycling in adolescents with and without cerebral palsy. Clin Biomech. 2008;23(4):442–9.
[https://doi.org/10.1016/j.clinbiomech.2007.11.004]

-
Liao HF, Liu YC, Liu WY, et al. Effectiveness of loaded sit-to-stand resistance exercise for children with mild spastic diplegia: a randomized clinical trial. Arch Phys Med Rehabil. 2007;88(1):25–31.
[https://doi.org/10.1016/j.apmr.2006.10.006]

-
McBurney H, Taylor NF, Dodd KJ, et al. A qualitative analysis of the benefits of strength training for young people with cerebral palsy. Dev Med Child Neurol. 2003;45(10):658-63.
[https://doi.org/10.1111/j.1469-8749.2003.tb00867.x]

-
Mattern-Baxter K, Bellamy S, Mansoor J. Effects of intensive locomotor treadmill training on young children with cerebral palsy. Pediatr Phys Ther. 2009;21(4):308-18.
[https://doi.org/10.1097/PEP.0b013e3181bf53d9]

-
Mattern-Baxter K, Looper J, Zhou C, et al. Low-intensity versus high-intensity home-based treadmill training and walking attainment in young children with spastic diplegic cerebral palsy. Arch Phys Med Rehabil. 2020;101(2):204-12.
[https://doi.org/10.1016/j.apmr.2019.09.015]

-
Mattern-Baxter K, McNeil S, Mansoor JK. Effects of Home-Based Locomotor Treadmill Training on Gross Motor Function in Young Children With Cerebral Palsy: A Quasi-Randomized Controlled Trial. Arch Phys Med Rehabil. 2013;94(11):2016-67.
[https://doi.org/10.1016/j.apmr.2013.05.012]

-
Morton JF, Brownlee M, McFadyen AK. The effects of progressive resistance training for children with cerebral palsy. Clin Rehabil. 2005;19(3):283–9.
[https://doi.org/10.1191/0269215505cr804oa]

-
Moseley AM, Herbert RD, Sherrington C, et al. Evidence for physiotherapy practice: A survey of the Physiotherapy Evidence Database (PEDro). Aust J Physiother. 2002;48(1):43-9.
[https://doi.org/10.1016/S0004-9514(14)60281-6]

-
Novak I, Berry J. Home program intervention effectiveness evidence. Phys Occup Ther Pediatr. 2014;34(4):384-9.
[https://doi.org/10.3109/01942638.2014.964020]

-
Novak I, Cusick A, Lowe KA. Pilot Study on The Impack of Occupational Therapy Home Programming for Young Children with Cerebral Palsy. Am J Ocuup Ther. 2007;61(4):463-8.
[https://doi.org/10.5014/ajot.61.4.463]

-
Oskoui M, Coutinho F, Dykeman J, et al. An update on the prevalence of cerebral palsy: a systematic review and meta-analysis. Dev Med Child Neurol. 2013;55(6):509–19.
[https://doi.org/10.1111/dmcn.12080]

-
Palisano RJ, Rosenbaum P, Bartlett D, et al. Content validity of the expanded and revised Gross Motor Function Classification System. Dev Med Child Neurol. 2008;50(10):744–50.
[https://doi.org/10.1111/j.1469-8749.2008.03089.x]

- Parette HP, Hourcade JJ. Parental Participation in Early Therapeutic Intervention Programs for Young Children with Cerebral Palsy. Rehabil Lit. 1985;46(1-2):2-7.
-
Park ES, Park CI, Lee HJ, et al. The characteristics of sit-to-stand transfer in young children with spastic cerebral palsy based on kinematic and kinetic data. Gait Posture. 2003;17(1):43-9.
[https://doi.org/10.1016/S0966-6362(02)00055-3]

-
Peng YC, Lu TW, Wang TH, et al. Immediate effects of ther- apeutic music on loaded sit-to-stand movement in children with spastic diplegia. Gait Posture. 2011;33(2):274-8.
[https://doi.org/10.1016/j.gaitpost.2010.11.020]

-
Reid D. The influence of virtual reality on playfulness in children with cerebral palsy: A pilot study. Occup Ther Int. 2004;11(3):131–44.
[https://doi.org/10.1002/oti.202]

-
Rosenbaum P, Paneth N, Leviton A, et al. A report: the definition and classification of cerebral palsy April 2006. Dev Med Child Neurol Suppl. 2007;109:8–14.
[https://doi.org/10.1111/j.1469-8749.2007.tb12610.x]

-
Ryan JM, Hensey O, McLoughlin B, et al. Reduced moderate-to-vigorous physical activity and increased sedentary behavior are associated with elevated blood pressure values in children with cerebral palsy. Phys Ther. 2014;94(8):1144-53. Schranz
[https://doi.org/10.2522/ptj.20130499]

-
Scholtes VA, Becher JG, Janssen-Potten YJ, et al. Effectiveness of functional progressive resistance exercise training on walking ability in children with cerebral palsy: A randomized controlled trial. Res Dev Disabil. 2012;33(1):181–8.
[https://doi.org/10.1016/j.ridd.2011.08.026]

-
Schranz C, Kruse A, Belohlavek T, et al. Does Home-Based Progressive Resistance or High-Intensity Circuit Training Improve Strength, Function, Activity or Participation in Children With Cerebral Palsy?. Arch Phys Med Rehabil. 2018;99(12):25457-2464.
[https://doi.org/10.1016/j.apmr.2018.06.010]

-
Sharan D, Ajeesh PS, Rameshkumar R, et al. Virtual reality based therapy for post operative rehabilitation of children with cerebral palsy. Work, 41(Supplement 1). 2012:3612-5.
[https://doi.org/10.3233/WOR-2012-0667-3612]

-
Snider L, Majnemer A, Darsaklis V. Virtual reality as a therapeutic modality for children with cerebral palsy. Dev Neurorehabil. 2010;13(2):120–8.
[https://doi.org/10.3109/17518420903357753]

- Tsorlakis N, Evaggelinou C, Grouios G, et al. Effect of intensive neurodevelopmental treatment in gross motor function of children with cerebral palsy. Dev Med Child Neurol. 2004;46(11):740–5.
-
Verschuren O, Ada L, Maltais DB, et al. Muscle strengthening in children and adolescents with spastic cerebral palsy: considerations for future resistance training protocols. Phys Ther. 2011;91(7):1130-9.
[https://doi.org/10.2522/ptj.20100356]

-
Wang TH., Peng YC, Chen YL, et al. A Home-Based Program Using Patterned Sensory Enhancement Improves Resistance Exercise Effects for Children With Cerebral Palsy: A Randomized Controlled Trial. Neurorehabil Neural Repair. 2013;27(8):684-94.
[https://doi.org/10.1177/1545968313491001]

-
Wilmshurst S, Ward K, Adams JE, et al. Mobility status and bone density in cerebral palsy. Arch Dis Child. 1996;75(2):164-5.
[https://doi.org/10.1136/adc.75.2.164]